История развития лыжного спорта ⛷ родина, особенности зарождения в разных странах, виды и классификация, интересные факты и перспективы развития





















Лыжный спорт.
Лыжный спорт – это совокупность различных видов зимнего спорта, в соревнованиях по которым спортсмены используют лыжи.
Лыжный спорт включает в себя: бег на лыжах на различные дистанции, прыжки на лыжах с трамплина, лыжное двоеборье (лыжная гонка и прыжки на лыжах с трамплина), горнолыжный спорт и др.
В лыжном спорте можно выделить на 4 большие категории:
– Северные виды, или лыжные гонки, спортивное ориентирование на лыжах, прыжки на лыжах с трамплина, лыжное двоеборье (или северная комбинация) – прыжки на лыжах с трамплина с последующей лыжной гонкой.
– Альпийские виды, или практически весь горнолыжный спорт: скоростной спуск, гигантский слалом, супергигантский слалом, слалом, горнолыжная комбинация, где чемпион определяется по сумме двух видов – скоростного спуска и слалома, а также командных соревнований.
– Фристайл (лыжный спорт), или спуск на лыжах со склона с элементами акробатических прыжков и балета (могул, лыжная акробатика).
– Сноубординг, или упражнения на одной «большой лыже» (специальной доске).
История лыжного спорта.
Приспособления, которые привели к появлению современных лыж, появились очень давно, практически у всех известных истории древних народов, которые проживали в холодных заснеженных регионах нашей планеты.
Первые лыжи, которые изобрел человек, были очень просты, – это были ступающие лыжи – снегоступы. Одна из таких находок, которая была обнаружена на территории Псковской области (Россия), – это лыжа, которая по заключению специалистов, была сделана около 4300 лет назад. И является одной из самых древних среди найденных.
Лыжи существенно изменились, когда человек научился распиливать деревья на доски, и изготавливать из досок деревянные лыжи, которые хорошо скользили по снегу.
Первые письменные документы, упоминающие об использование скользящих лыж, относятся к VI-VII векам нашей эры.
Так, Готский монах Жорданес в 552 году, греческие историки Иордан в VI веке и Авел Диакон в 770 году, описывают использование лапландцами и финнами лыж в быту и на охоте.
В конце VII века историк Верефрид дал подробное описание лыж и их использование народами Севера на охоте за зверем.
Король Норвегии Олаф Тругвассон по записям 925 года характеризовался как хороший лыжник.
Принято считать, что современный лыжный спорт начал формироваться в Норвегии. Так в 1733 году Ганс Эмахузен подготовил и издал первое наставление по лыжной подготовке войск с явно спортивным уклоном.
В 1767 году в армии Норвегии были проведены первые соревнования по всем видам лыжного спорта (по современным понятиям): биатлону, слалому, скоростному спуску и гонкам.
Первая в мире выставка различных типов лыж и лыжного инвентаря была открыта в Тронхейме, в 1862-1863 годах.
В 1877 оду в Норвегии организовано первое лыжное спортивное общество, вскоре в Финляндии открыли спортивный лыжный клуб. Затем лыжные клубы начали открываться и в других странах Европы, Азии и Америки.
Постепенно росла популярность лыжных праздников в Норвегии – Холменколленские игры (с 1883 года), Финляндии – Лахтинские игры (с 1922 года), Швеции – массовая лыжная гонка «Васалоппет» (с 1922 года).
В конце 19-го века соревнования по лыжному спорту стали проводиться во многих странах мира. Лыжная специализация в разных странах была различной. В Норвегии большое развитие получили гонки на пересеченной местности, прыжки и двоеборье. В Швеции – гонки на пересеченной местности. В Финляндии и России – гонки по равнинной местности. В США развитию лыжного спорта способствовали переселенцы из скандинавских стран. В Японии лыжный спорт под влиянием австрийских тренеров стал развиваться в горнолыжном направление.
В 1910 году в Осло состоялся международный лыжный конгресс с участием 10 стран. На нем была создана Международная лыжная комиссия, реорганизованная в 1924 году в Международную лыжную Федерацию.
В 1924 году состоялись первые зимние Олимпийские игры, включающие соревнования по лыжному спорту, в 1926 году – было проведено Первенство мира по лыжному спорту, а в 1928 году – Универсиада.
Развитие лыжного спорта в России.
Во многом история появления лыжного спорта в России похожа на историю наших северных соседей – скандинавов.
Официально, бег на лыжах в России, превратился в спортивную дисциплину 29 декабря 1895 года. В этот день в Москве торжественно открылся «Московский клуб лыжников» – первая организация, которая на официальном уровне занималась всеми вопросами, связанными с зимними видами спорта.
В 1897 году в Петербурге открывается клуб лыжников «Полярная звезда», в которую вступили все любители лыж Северной столицы.
Затем, на протяжении нескольких лет и в других крупных городах России организовывались подобные лыжные клубы, которые существовали автономно.
К 1910 году лыжные клубы России приняли решение об объединение, в результате была создана Московская лига лыжебежцев. И в 1910 году, под руководством лиги, в зимний период в России, прошло рекордное количество лыжных соревнований – 18, в которых в общей сложности приняло участие более 100 человек.
Так, 7 февраля 1910 года была проведена лыжная гонка на 30 км, в которой приняли участие спортсмены из Москвы и Петербурга. Золото на этой лыжной гонке завоевал Павел Бычков – первый победитель по лыжному бегу в России.
В 1918 году в России (СССР) лыжный спорт был включен в обязательную программу в спортивных вузах всей нашей страны.
Советские спортсмены, которые побеждали на отечественных чемпионатах, достойно выступали и на международных соревнованиях.
Наиболее знаменитые российские лыжники:
– Зоя Болотова 18-кратная чемпионка СССР в различных лыжных дисциплинах.
– Дмитрий Васильев, который получил звание «Заслуженного мастера спорта», одержал 16 побед на чемпионатах страны.
– Раиса Сметанина. Она много лет была лидером мировой элиты лыжников, а на Олимпиаде в Альбервиле (1992) завоевала золото в лыжных соревнованиях в возрасте 40 лет.
Разделение лыжного спорта на виды.
Лыжный спорт, с учетом его истории и специфики, разделяют на три группы:
– Северный (норвежский) лыжный спорт.
– Альпийский (горный) лыжный спорт.
– Современный лыжный спорт.
Северные (норвежские) виды лыжного спорта.
Северный (норвежский) вид лыжного спорта был распространен преимущественно в Скандинавских странах, а также в России.
В этом спорте, можно отметить, норвежца Сондре Норхейма. Он, модернизировал лыжи военных прошлых веков, а именно – уменьшил длину лыж с 3 до 2,4 метра, установил крепление и сузил среднюю часть конструкции. Это позволило сделать лыжи маневренными и удобными, и популярными у бегунов на лыжах.
К норвежскому типу лыжного спорта относят следующие дисциплины:
– Гонки по пересеченной или равнинной местности.

– Прыжки с трамплина.

– Двоеборье или совмещение гонок с прыжками.
Альпийские (горные) виды лыжного спорта.
Альпийский (горный) лыжный спорт начинал свою историю в альпийских горах – Швейцария, Австрия, Франция.
Принято считать, что основателями альпийских видов лыжного спорта были англичане. В конце 19-го века, состоятельные англичане стали регулярно ездить на отдых в страны, где находились живописные Альпийские горы. На отдыхе они начали развлекаться катанием на лыжах с гор. Эти развлечения и стали основой для появления альпийских (горных) видов спорта.
Альпийские (горные) виды спорта:
– Спуск усложненный с препятствиями.

– Спуск на скорость.

Современные виды лыжного спорта.
Современные лыжные дисциплины сформировались в 1920-е годы на территории Северной Америки. Именно американцы разработали экстремальные зимние виды лыжного спорта, которые ныне являются наиболее популярными.
Современные виды лыжного спорта:

– Могул (могул – бугры на склоне).





Лыжный спорт. История лыжного спорта. Виды лыжного спорта.
История развития лыжного спорта ⛷ родина, особенности зарождения в разных странах, виды и классификация, интересные факты и перспективы развития
Лыжи как приспособления, облегчающие передвижение по снегу, были известны народам, населяющим Сибирь, Северный Урал, Алтай и Скандинавию, очень давно, примерно 3—4 тысячи лет назад. Такие приспособления — «снегоступы» — в древнейшие времена использовались главным образом на охоте.
При археологических раскопках найдены лыжи различных конструкций, относящиеся к VII—VIII вв. н. э. В те времена, по-видимому, ходили на разных лыжах: одна — короткая и широкая — использовалась для отталкивания, другая — длинная и узкая — для скольжения. Изготовлялись также лыжи, подбиваемые снизу шкурой лося или нерпы. В дальнейшем конструкция этих лыж многократно изменялась и совершенствовалась, постепенно приобретая вид общеизвестных в настоящее время широких охотничьих лыж.
Первые письменные свидетельства о применении лыж как на Руси, так и в Скандинавии относятся к началу XII в.
Начиная с середины XV в. лыжи находят широкое применение в военном деле. История сохранила документы об использовании лыж русскими войсками в борьбе против иноземных захватчиков. Лыжи использовались в отрядах Ермака, повстанческих отрядах Пугачева. С успехом применяли лыжи в боевых действиях регулярные русские войска и партизаны в период Отечественной войны 1812 г.
Из истории развития лыжного спорта в России
Скользящие лыжи как средство, облегчающее передвижение по снегу, находили применение еще в Древней Руси (ратники, охотники и др.). До появления лыжного спорта, что произошло сравнительно недавно — в конце прошлого столетия, — в России катались на лыжах для развлечения и с оздоровительными целями.
Начало истории лыжного спорта было положено в Москве. 28 января 1896 г. на Ходынском поле было проведено, первое в России соревнование на скользящих лыжах на дистанцию 3 версты с участием небольшой группы лыжебежцев единственной в то время лыжной спортивной организации — Московского клуба лыжников (МКЛ). Победителем был К. Фогельман, преодолевший эту дистанцию за 18.25.
Московский клуб лыжников был организован в 1895 г. группой спортсменов, в основном велосипедистов. Первая лыжная станция МКЛ за Тверской заставой была открыта в декабре 1895 г., а в январе 1896 г. – филиал станции МКЛ в Сокольниках. В 1901 г. в связи с закрытием лыжной станции МКЛ в Сокольниках лыжники организовали вторую в Москве спортивно-лыжную организацию — Общество любителей лыжного спорта (ОЛЛС).
3 февраля 1902 г. в Москве было проведено состязание в лыжной гонке мужчин на звание первого лыжебежца Москвы на дистанцию около 25 верст по маршруту от села Пушкино (на 30-й версте Ярославского шоссе) до Сокольников в Москве. Общий старт приняло всего 6 лыжников от двух клубов—МКЛ и ОЛЛС. Победил Максимилиан Реммерт от МКЛ с временем 2:58.30. Организатором первого и последующих чемпионатов Москвы по лыжным гонкам этого периода был ОЛЛС.
Сильнейшим лыжебежцем этого начального периода становления лыжного спорта в Москве был известный в то время спортсмен-велосипедист Алексей Федоров, выступавший под псевдонимом Лебедев (1879 г. р.), трижды чемпион Москвы в «скорости лыжного бега на 25 верст» (1907, 1908 и 1909 гг.).
До 1917 г. чемпионат Москвы в индивидуальной лыжной гонке мужчин разыгрывался ежегодно, за исключением 1903 и 1914 гг. Начиная с 1912 г. в чемпионате стал разыгрываться переходящий командный приз, учрежденный ОЛЛС в ознаменование 10-летия общества и присуждаемый сильнейшему клубу по лучшей сумме мест трех участников.
В начале лыжного сезона 1909/10 г. в Москве было уже 6 спортивных организаций, культивирующих лыжный спорт. В целях координации их деятельности в январе 1910 г. был создан Соединительный комитет, который установил дни проведения общемосковских и других так называемых открытых лыжных соревнований, разработал общие правила и был организатором первого чемпионата России по лыжным гонкам. В апреле 1910 г. Соединительный комитет был упразднен и была создана Московская лига лыжебежцев (МЛЛ).
Москва этого периода была центром всей спортивно-лыжной деятельности, а московские лыжники являлись сильнейшими в стране.
Постепенно лыжный спорт стал распространяться и в других городах России: Петербурге, Самаре, Владимире, Твери, Иваново-Вознесенске, Екатеринбурге, Туле, Ярославле, Костроме, Саратове и др. В столичном городе Петербурге еще в 1897 г. было организовано лыжное спортивное общество «Полярная звезда», а позднее клубы «Унион», «Надежда», «Алку», Политехнического института и др.
7 февраля 1910 г. в Москве состоялся первый всероссийский чемпионат в лыжной гонке на 30 км с раздельным стартом на Ходынском поле. Участвовало 14 лыжников. Первым чемпионом России по лыжным гонкам, стал москвич Павел Бычков (ОЛЛС), прошедший 30 км по равнинной и отчасти холмистой трассе за 2:26.47. Последующие четыре чемпионата России (1911— 1914 гг.) проходили также в Москве. В период первой мировой войны чемпионаты не проводились.
2 января 1911 г. был создан Всероссийский союз лыжебежцев.
Среди различных общемосковских лыжебежных состязаний периода 1912—1917 гг. следует выделить так называемую Большую гонку на 60—80 верст, в которой 4 раза победителем был Николай Васильев (СКЛ). Все общемосковские лыжные соревнования проводились только среди мужчин, а к концу этого периода отдельные клубы начали проводить лыжебежные состязания «для дам».
В 1913 г. два сильнейших в то время русских лыжника — москвичи А. Немухин и П. Бычков — впервые приняли участие в международном лыжном соревновании — Северных играх в Стокгольме (Швеция). Соревнования проводились в необычных для наших лыжников условиях — по пересеченной местности, с применением лыжных мазей, с которыми наши лыжники познакомились впервые. Русские лыжники, естественно, оказались к таким соревнованиям неподготовленными.
22 февраля 1913 г. в Петербурге были проведены впервые в России международные лыжные соревнования с участием сильнейших финских лыжников. На двух дистанциях — 10 и 30 км — победителями оказались финские лыжники: на 30 км — Юсси Ниска, Сантгри Таса и Этту Ниска, а на 10 км — братья Мессели. Сильнейшим из русских лыжников на дистанции 30 км был москвич Н. Васильев, занявший 4-е место.
Беговые лыжи того времени соответствовали равнинному характеру лыжных трасс: длина их достигала 10 футов (3 м), задняя часть была удлиненной. Палки бамбуковые или деревянные, высотой в полный рост человека. Лыжная обувь — пьексы.
Русские лыжники применяли накатистый попеременный ход, а после спортивных встреч с финнами стал внедряться так называемый финский ход с одновременным толчком палками — бесшажный, одношажный и двухшажный. Лыжники готовились к соревнованиям совместно под руководством более опытных своих товарищей.
Как и другие виды, лыжный спорт в царской России был привилегией имущих классов. Рабочая молодежь, а тем более крестьянская не имела возможности приобщаться к нему. Вступление в члены спортивных клубов было затруднено значительными денежными взносами, высокой стоимостью спортивного инвентаря. Кроме того, немалую роль играли социальные ограничения, существовавшие в буржуазном обществе. Согласно «Правилам лыжных состязаний» (до 1911 г.), в соревнованиях могли участвовать только «любители». Лица, занимающиеся физическим трудом, не признавались любителями. Только единицам имеющих рабочую профессию удавалось пробиться в ряды спортсменов.
Многие были вынуждены выступать в соревнованиях под псевдонимами (в протоколах такие фамилии брались в кавычки), чтобы скрыть от неспортивно настроенной общественности, и в первую очередь от начальства, свои занятия «несерьезным» делом.
Итак, несмотря на социальные ограничения, лыжебежный спорт пробивал себе дорогу, но был по достоинству оценен как средство физического воспитания и оздоровления народных масс в нашей стране лишь после Великой Октябрьской социалистической революции.
Группы здоровья: виды и характеристики
 Группы здоровья: виды и характеристики
Группы здоровья: виды и характеристики
Что такое группы здоровья?
Чтобы адекватно оценить здоровье человека, а значит, оказать ему необходимую медицинскую помощь, предоставить оптимальный перечень медицинских услуг, были разработаны группы здоровья детей и взрослого населения.
Группы здоровья представляют собой шкалу, по которой определяется состояние организма, развития растущего человека. Каждый пункт этой шкалы также учитывает факторы риска, влияющие или влиявшие ранее на состояние здоровья. В соответствии с этой шкалой делается предварительный прогноз на будущее. Определенную группу здоровья выставляет обычно участковый педиатр, либо медицинский работник в дошкольном учреждении с учётом здоровья ребёнка, при наличии всех обследований.
Комплексную и объективную оценку состоянию здоровья ребенка делает педиатр, исходя из данных обследования узкими специалистами (окулист, хирург, лор и прочие). Группа здоровья присваивается благодаря данным непосредственно на момент обследования. У детей, которым при рождении или после были поставлены какие-то диагнозы, но к моменту обследования никаких патологий не обнаруживается, все прошлые болезни (кроме хронических и тяжелых гинетических) не учитываются. Таким образом, группа детского здоровья может изменяться к подростковому возрасту.
Нужно понимать, что выставленная группа вовсе не статичный, не неизменный показатель. Группа может изменяться со временем. Однако, к сожалению, чаще всего группа меняется в худшую сторону: первая на вторую или, что чаще, вторая на третью.
Медицинский осмотр – это важно!
В родительской среде бытует мнение, что ежегодные медицинские осмотры – это прихоть врачей и бесполезная трата времени. Родители порой не замечают, как и когда у ребенка начало развиваться хроническое заболевание. Его капризы, жалобы на усталость, плохое самочувствие списывают на лень или плохой характер. Прохождение медицинского осмотра один раз в год необходимо и обосновано. Статистика указывает на малый процент абсолютно здоровых детей.
Государством узаконено обязательное прохождение медосмотра в 1 год, при оформлении в детское дошкольное учреждение, перед поступлением в 1 класс школы, ежегодно в школьном возрасте. Родителям нужно уяснить, что формально к прохождению медосмотра относиться нельзя. Комплексная оценка здоровья проводится не для того, чтобы получить справку о возможности посещать детский сад или школу, а для своевременного выявления заболеваний, отклонений в развитии.
На ежегодном осмотре врач анализирует антропометрические данные, лабораторные анализы, динамику заболеваемости. В медицинском заключении указывается, можно ли посещать детское учреждение, принадлежность к группе по физкультуре. Оно поможет родителям скорректировать режим дня, питание, умственные и физические нагрузки. При выявлении патологических состояний оформляется диспансерный учет, наблюдение узким специалистом.
Критерии здоровья детей
– Наследственность. Врач при осмотре новорожденного выясняет наличие наследственных заболеваний, которые фиксируются в ряде поколений семьи. При наличии генетических патологий лабораторные анализы помогут определить вероятность возникновения такого заболевания. Генеалогический критерий учитывает особенности протекания беременности, непосредственно роды, развитие новорожденного в первый месяц.
– Физическое развитие. В основе этого лежат основные антропометрические данные: рост, вес, окружность головы, груди, длина конечностей и другие. Существует специальная таблица, в которой прописываются цифровые показатели нормального физического развития.
– Развитие систем органов. Параллельно с увеличением массы тела и роста происходит формирование внутренних органов и их систем. Контролировать этот процесс можно с помощью дополнительных анализов и аппаратных методик (например, УЗИ). Особое внимание врачи уделяют развитию органов, которые обеспечивают основные процессы жизнедеятельности, – сердцу, желудку, почкам, легким.
– Степень иммунной защиты. Здоровый организм надежно противостоит факторам окружающей среды, менее подвержен инфекциям. Причину слабого иммунитета у часто болеющих пациентов нужно выяснять обязательно, путем проведения дополнительного обследования и диагностики.
– Соотношение психического и физического здоровья. Невропатолог, психолог и педиатр совместно определяют прохождение нервных реакций организма, уровень развития психических процессов, физического здоровья и соотносят данные со специальными таблицами стандартов.
Виды и характеристика групп здоровья детей
Определенная группа здоровья присваивается на основе оценки по таким критериям:
– хронические заболевания (их наличие либо их отсутствие), генетические заболевания, врожденные патологии и прочее;
– гармоничность развития (физического и психического) в соответствии возрасту;
– частота возникновения заболеваний (от элементарных вроде ОРЗ до тяжелых) и уровень сопротивляемости им организма.
Первая группа
Первая группа – Здоровые дети. Нет отклонений в анамнезе, ни разу или редко болеющие, не более 4-х раз ОРЗ в течение года; физическое развитие среднее, выше или ниже среднего; гармоническое, нервно-психическое развитие соответствует возрасту; функциональное состояние систем не нарушено; могут быть единичные морфологические отклонения (аномалии ногтей, маловыраженная деформация ушной раковины, единичные стигмы, отдельные родимые пятна и др.), не влияющие на состояние здоровья детей и не требующие коррекции; единичные кариозные зубы.
Вторая группа
Вторая группа – Относятся здоровые дети c отягощенным биологическим анамнезом, некоторыми функциональными и морфологическими изменениями, т.е. здоровые дети с риском развития у них хронической патологии. Выделяют II А и II Б группы.
IIA группа
IIA группа – Здоровые дети с минимальной степенью риска формирования хронических заболеваний. Сюда относятся нарушения в пренатальном периоде – экстрагенитальные заболевания матери, профессиональные вредности, алкоголизм, возраст матери к моменту рождения ребенка моложе 18 и старше 30 лет, токсикозы I и II половины беременности, угроза выкидыша, кровотечения, повышение или понижение АД. Нарушения в интранатальном периоде – быстрые или затяжные роды, длительный безводный период, патология плаценты, пуповины, неправильное положение плода. Отягощенный генеалогический анамнез.
IIБ группа
IIБ группа – К ней относят здоровых детей, родившихся от многоплодной беременности, недоношенных, переношенных, родившихся с большой массой тела, незрелых, с внутриутробным инфицированием; перенесших асфиксию, родовую травму, гемолитическую болезнь, острые тяжелые заболевания в ранний неонатальный период, а также с рахитом I степени, выраженными остаточными явлениями рахита, дефицитом или избытком массы тела I и II степени; аллергической предрасположенностью; пилороспазмом без явлений гипотрофии, некоторыми врожденными аномалиями, не требующими оперативного вмешательства; расширением пупочного кольца, расхождением прямых мышц живота, недопущением яичек в мошонку на 1 -2 году жизни, с малым размером большого родничка при рождении, дефектами осанки, уплощенной стопой, функциональными изменениями сердечно-сосудистой системы; с гипертрофией аденоидов I и II степени, гипертрофией миндалин II степени, искривлением носовой перегородки при отсутствии нарушения носового дыхания, поворотными заболеваниями бронхитами или пневмониями, частыми ОРЗ; с угрозой анемии, тимомегалией, субкомпенсированным кариесом (68 кариозных зубов), аномалией прикуса, не требующей немедленной коррекции; с отдельными невротическими реакциями, патологическими привычками, задержкой психического развития, косноязычием, дисфункцией желудочно- кишечного тракта, с миопией слабой степени, аккомодационным косоглазием без амблиопии при остроте зрения с коррекцией на оба глаза не менее 1,0 без нарушения бинокулярного зрения; с виражом туберкулиновой пробы; состоянием реконваленсценции после перенесенных острых инфекционных и неинфекционных заболеваний с длительным нарушением общего самочувствия и состояния.
Третья группа
Третья группа – Относятся больные дети с хроническими заболеваниями или врожденной патологией в состоянии компенсации, т.е. с редкими, нетяжелыми по характеру течения обострениями без выраженного нарушения общего состояния и самочувствия, поведения; дети с резко сниженной резистентностью, т.е. болеющие почти ежемесячно.
Четвертая группа
Четвертая группа – Относятся дети с хроническими заболеваниями, врожденными пороками развития в состоянии субкомпенсации, с частыми обострениями основного заболеваниям, с нарушениями общего состояния, самочувствия; с затяжным рекон- валесцентным периодом после интеркурентного заболевания.
Пятая группа
Пятая группа – Относятся дети, больные тяжелыми хроническими заболеваниями, с тяжелыми врожденными пороками развития в состоянии декомпенсации, т.е. угрожаемых по инвалидности или инвалидов.
При отнесении детей ко 2 – 5 группам здоровья не обязательно наличие отклонений по всем критериям здоровья, достаточно по одному из них, но может быть и по нескольким. Группа здоровья определяется по самому тяжелому отклонению или диагнозу.
Активность детей и группы здоровья
В зависимости от группы здоровья детей для них лечащим врачом даются особые рекомендации по образу жизни, двигательной активности, форме обучения, социальной деятельности. Они направлены на улучшение или поддержание состояния здоровья малыша. Ознакомьтесь подробнее с методическими рекомендациями, разработанными для различных категорий здоровья:
1. Первая и вторая группы. Допускается любой вид деятельности и нагрузки. Занятия физкультурой, учебная нагрузка формируются по общей программе, без ограничений. Все спортивные нормативы могут быть выполнены без вреда здоровью, рекомендуется посещение дополнительных секций, участие в олимпиадах, соревнованиях, дополнительная закалка организма. Запрет на ту или иную деятельность может быть наложен врачом в индивидуальном порядке.
2. Третья группа. Для каждого вида деятельности необходима консультация врача для установления определенных ограничений. Занятия физкультурой реализуются по специально разработанным программам, участие в спортивных состязаниях ограничивается, т.к. существует высокий риск обострения заболевания или травм. Рекомендуется регулярное профилактическое и коррекционное лечение в оздоровительных лагерях, санаториях.
3. Четвертая группа. Режим активности значительно ограничен, доктором формируется специальный дневной режим, в котором отдыху, сну, отводится длительное время, для обучения создаются варианты индивидуальных, дистанционных программ. Необходимы занятия лечебной физкультурой (ЛФК), проведение физиотерапии.
5. Пятая группа. Физическая, умственная активность ребенка значительно ограничены, режим дня сопровождается лечебными процедурами, физиотерапией. Необходим постоянный контроль деятельности взрослыми.
Виды и характеристика групп здоровья взрослого населения
Для определения группы здоровья, для выявления имеющихся патологий, проводится диспансеризация. Ее целью является выявление хронических неинфекционных заболеваний. Они уже давно стали основной причиной ранней инвалидности и смертности взрослого населения.
По итогам проведенных обследований пациентов разделяют по группам здоровья. Тем, у кого обнаружены факторы риска по развитию хронических неинфекционных заболеваний, проводят необходимые коррекционные медицинские мероприятия в отделениях или кабинетах медицинской профилактики. Пациенты с выявленными хроническими заболеваниями направляются на лечение, им также предоставляют возможность санаторного лечения.
Рассмотрим коротко особенности групп здоровья, используемых большинством лечебных учреждений и страховых компаний:
Первая группа – К этой группе относят практически здоровых людей, не имеющих каких-либо отклонений в состоянии организма, не страдающих хроническими заболеваниями. Сюда же входят представители взрослого населения с небольшими отклонениями АД, не влияющими на общее самочувствие. Данная категория проходит общий осмотр один раз за год.
Вторая группа – Сюда относят пациентов с хроническими заболеваниями, которые не оказывают влияния на общее самочувствие, не снижающими работоспособность человека. Хронические заболевания у них находятся в состоянии стойкой ремиссии, не имеют обострений. Такие пациенты проходят общее обследование не менее 2 раз за год. Также они проходят необходимые процедуры, посещают медицинские мероприятия, направленные на управление здоровьем.
Третья группа – К этой группе относятся люди, имеющие хронические заболевания, сопровождающиеся частыми обострениями. Вследствие этого пациенты данной группы часто теряют трудоспособность на определенное время (короткое или продолжительное). Пациенты этой группы должны проходить общее обследование чаще остальных. Частоту посещений определяет лечащий врач.
Помимо определения состояния здоровья, выявления хронических или острых заболеваний, общее медицинское обследование помогает выявить лиц, страдающих туберкулезом, а также тех, кто злоупотребляет алкоголем, принимает наркотики, психотропные вещества, что также немаловажно.
Главной целью деления на группы является подбор соответствующих методов воспитания в зависимости от индивидуальных особенностей и состояния здоровья ребенка с выбором определенного режима, уровня физнагрузок, нормативов и т.д
Специфика медицинских осмотров детей

С момента рождения и до 18 лет дети регулярно проходят медицинские осмотры – профилактические, предварительные, периодические. По результатам медосмотра ребенку устанавливают группу здоровья, которая необходима для определения допустимой физической нагрузки, своевременного и эффективного лечения заболеваний.
Приоритет в работе каждой медицинской организации, которая оказывает первичную медико-санитарную помощь, – медицинские осмотры. Они в свою очередь направлены на профилактику и раннее выявление различных заболеваний.
Медицинские осмотры детей регламентируются приказом Министерства здравоохранения РФ от 21.12.2012 №1346н и начинаются с рождения ребенка, когда его прикрепляют к детской поликлинике. Здесь кипит работа участковых врачей-педиатров, а также других специалистов, которые и проводят эти медицинские осмотры.
Профилактические осмотры детей проводятся в поликлинике по месту прикрепления ребенка. Цель таких осмотров – понять, каково состояние ребенка, выявить заболевания на ранней стадии. Во время профосмотров устанавливают группу здоровья и дают рекомендации. Детей того или иного возраста осматривают определенные специалисты, назначают необходимые исследования. Осмотры младенцев проходят по одному алгоритму, подростков – по-другому, с учетом возрастных особенностей детей.

Также существуют предварительные осмотры. Их проводят в поликлинике по месту прикрепления перед поступлением в детский сад, школу, среднее специальное учебное заведение, вуз, при устройстве несовершеннолетнего на работу. Предварительные осмотры детей также предполагают определение группы здоровья, к которой относится ребенок, – это нужно для выбора правильной нагрузки на занятиях физкультурой.
Раз в год медицинская организация, осуществляющая медицинское сопровождение образовательного учреждения, проводит периодические осмотры детей.
Все виды осмотров существуют для того, чтобы вырабатывать тактику наблюдения за детьми, исходя из их индивидуальных особенностей.
Чем болеют дети?
На первом месте у детей практически любого возраста стоят болезни органов дыхания: ОРВИ и другие острые простудные заболевания.
Если мы говорим о детях до года – на втором месте после болезней органов дыхания идет патология нервной системы. На третьем месте по распространенности у детей этой группы стоят болезни пищеварения: непереносимость каких-либо веществ, аллергия на отдельные продукты питания и другие.
У детей дошкольного (3–7 лет) и младшего школьного возраста (от 6–7 до 10 лет) наряду с болезнями органов дыхания чаще всего встречаются заболевания костно-мышечной системы и соединительной ткани, а также болезни глаза и его придаточного аппарата.
Среди заболеваний детей старшего школьного возраста (15–18 лет) болезни глаза и его придаточного аппарата занимают уже первое место: самая распространенная патология подростков – близорукость. На втором месте стоят болезни костно-мышечной системы, в том числе сколиоз и нарушение осанки.

У подростков, особенно у мальчиков, отмечается травматизм, количество повреждений при этом в два раза превышает число травм у девочек. Тем не менее стоит отметить, что в последнее время девочки стали вести более активный образ жизни и чаще получать травмы, осваивая, например, роликовые коньки или скейтборды.
Группы здоровья
Профилактические медицинские осмотры детей позволяют оценить состояние здоровья ребенка и присвоить ему так называемую группу здоровья, от I до V. Критериями для выбора той или иной группы служат наличие или отсутствие функциональных нарушений, хронических заболеваний, состояние основных систем организма, степень сопротивляемости организма неблагоприятным внешним воздействиям, уровень достигнутого развития и степень его гармоничности.
Группы здоровья нужны для того, чтобы понимать, к какой физкультурной группе относить ребенка, когда он поступает в дошкольное или учебное учреждение.
I группа здоровья – это здоровые дети с нормальным физическим и психическим развитием, не имеющие анатомических дефектов, функциональных и морфофункциональных нарушений.
Во II группу здоровья входят дети, у которых нет хронических заболеваний, но есть некоторые функциональные и морфофункциональные нарушения, а также выздоравливающие дети, которые перенесли инфекционные заболевания тяжелой и средней степени тяжести. Также во II группу здоровья попадают несовершеннолетние с общей задержкой физического развития при отсутствии заболеваний эндокринной системы (низкий рост, отставание по уровню биологического развития), с дефицитом или избыточной массой тела. Наконец, в указанную группу включают детей, которые часто и долго болеют острыми респираторными заболеваниями, а также несовершеннолетних с физическими недостатками, последствиями травм или операций с сохранением функций органов и систем организма.
III группу здоровья составляют дети с хроническими заболеваниями (с редкими обострениями). Ребенка относят к III группе, если у него есть физические недостатки, он переживает последствия травм и операций, но функции его органов и систем организма компенсируются, позволяют работать и учиться.
В IV и V группы здоровья входят дети с хроническими и тяжелыми хроническими заболеваниями, имеющими частые обострения, несовершеннолетние с выраженными физическими недостатками. Отдельно в V группу здоровья входят дети-инвалиды.
В течение первого года жизни детей относят, как правило, к I группе здоровья. К подростковому возрасту процент здоровых детей уменьшается, и значительному числу детей присваивают уже II группу здоровья.
В целом среди детей от 0 до 18 лет около 30% относятся к I группе здоровья, 60–67% – это II группа, на III, IV и V группу приходится приблизительно 13% детей.
Группа здоровья – важный показатель для доктора, позволяющий сделать выводы о необходимости диспансерного наблюдения, дополнительных обследований, оказании высокотехнологичной медицинской помощи, объеме реабилитационных мероприятий, построить индивидуальный маршрут для детей с ограниченными возможностями здоровья.
Если медосмотр выявляет функциональные отклонения у ребенка, ему назначают реабилитационные мероприятия – чтобы он мог перейти из одной группы здоровья в другую в сторону повышения либо остался в своей группе, но без риска прогрессирования того или иного заболевания.
К примеру, есть дети, которых отнесли к III группе здоровья, означающей стабилизацию некоторых процессов, происходящих в организме. Ребенка из III группы важно наблюдать для того, чтобы исключить возможность рецидивов, а само заболевание протекало более спокойно.
Врач-педиатр определяет, какое количество детей на его участке относятся к той или иной группе здоровья, после чего планирует и проводит необходимые мероприятия. В этом и заключается работа учреждений первичной медико-санитарной помощи.
Осмотры учащихся проходят строго по графику, который согласуется руководителями медицинских и образовательных учреждений. Родителей обязательно оповещают о том, что ребенок будет проходить медицинский осмотр в определенный день.

В целях профилактики инфекционных заболеваний в юном возрасте и для предупреждения эпидемий в детских коллективах в детских поликлиниках проводится вакцинация.
Медицинские осмотры детей и профилактические прививки регламентируются разными документами. Медосмотры идут по собственному графику, и календарь прививок с ним не совпадает. Детские медицинские осмотры и вакцинация никак не связаны между собой: медицинский (врачебный) осмотр перед вакцинацией проводится в день прививки и не зависит от прохождения профилактических или периодических медицинских осмотров.
Повысить группу здоровья позволит ведение здорового образа жизни: занятия физической культурой и спортом, здоровое питание, своевременное лечение заболеваний, вакцинопрофилактика, регулярное прохождение медицинских осмотров.
Важное подспорье в деле укрепления детского здоровья – детские санатории Департамента здравоохранения Москвы, которые работают круглый год.
В санаториях проходят дни открытых дверей, которые позволяют увидеть, какие оздоровительные, образовательные, воспитательные мероприятия организуют в детских лечебно-профилактических учреждениях столицы.
Направление в детский санаторий Департамента здравоохранения Москвы можно получить в детской поликлинике.
Правовые аспекты медосмотров
Все медицинские мероприятия в поликлинике или образовательном учреждении (если образовательная организация имеет на то медицинскую лицензию) проходят после подписания информированного согласия родителями.
Ребенок, который достиг возраста 15 лет, может проходить профилактические осмотры самостоятельно. Для этого не требуется получения информированного добровольного согласия от родителей или законных представителей ребенка.
Информация о состоянии здоровья, полученная по результатам медицинского осмотра, предоставляется подростку лично врачом или другим медицинским работником, который принимал непосредственное участие в проведении медицинского осмотра. Если ребенок не достиг 15 лет, информация о состоянии здоровья предоставляется его законному представителю.
Если у ребенка обнаружили заболевание, которое вызывает тревогу врачей, законных представителей в обязательном порядке информируют об этом.
Группы здоровья
статья

Критерии здоровья,по которым определяют здоровья. Группы здоровья.Рекомендации группам здоровья.
Скачать:
| Вложение | Размер |
|---|---|
| Группа здоровья. | 38.5 КБ |
Предварительный просмотр:
В настоящее время при комплексной оценке состояния здоровья детей раннего и дошкольного возраста используют 6ь основных показателей (критериев) здоровья.
- Критерии здоровья, по которым определяют группу здоровья:
1 – особенности онтогенеза (наличие или отсутствие отклонений в раннем онтогенезе);
2 – уровень физического развития и степень его гармоничности;
3 – уровень нервно–психического развития (НПР);
4 – резистентность организма;
5 – функциональное состояние органов и систем;
6 – наличие или отсутствие хронических болезней и/или врожденных пороков развития.
Первый критерий — особенности онтогенеза (индивидуального развития), которые определяют по данным генеалогического, биологического и социального анамнеза.
Генеалогический анамнез – отражает наличие заболеваний у кровных родственников ребенка, включая братьев и сестер.
Биологический анамнез – включает сведения о раннем периоде развития ребенка (течение беременности, родов, период новорожденности, тип вскармливания), нарушениях в состоянии здоровья ребенка за весь предшествующий период.
Показателями социального анамнеза являются полнота семьи, возраст родителей, их образование и профессия, психологический микроклимат в семье, отношение к ребенку, наличие вредных привычек у родителей, жилищно-бытовые условия и материальная обеспеченность семьи, санитарно-гигиенические условия воспитания ребенка.
Второй критерий — уровень физического развития и степень его гармоничности.
Их устанавливают с помощью антропометрических исследований, опираясь на стандарты физического развития.
Третий критерий — уровень нервно-психического развития ребенка (НПР).
Он зависит от состояния центральной нервной системы ребенка и его опорно-двигательного аппарата, а также в значительной мере, от воздействия окружающей среды. Часто нарушения НПР бывают обусловлены недостаточностью и неадекватностью педагогического воздействия на ребенка. Контроль за НПР осуществляется воспитателем при ежедневном наблюдении за детьми, а также при плановых осмотрах в установленные сроки. Сведения об уровне и динамике НПР ребенка анализирует педагог и передает врачу ДОУ.
Четвертый критерий — уровень сопротивляемости (резистентности) организма.
О нем судят по количеству острых заболеваний (в том числе обострений хронических болезней) за предыдущий год. В соответствии с этим критерием дети подразделяются на две группы:
1) имеющие хорошую сопротивляемость (не болевшие в течение года или болевшие один—три раза);
2) часто болеющие, с пониженной сопротивляемостью (четыре острых заболеваний в год и более).
Пятый критерий — уровень функционального состояния организма.
Этот критерий оценивается по результатам лабораторных и инструментальных обследований ребенка (частота пульса, дыхание, содержание гемоглобина в крови и др.), анализа поведения и характеристики адаптационных возможностей ребенка.
Сведения о поведении воспитатель получает в процессе ежедневного наблюдения и контакта с ребенком. Оценивают его эмоциональное состояние, настроение, сон, бодрствование, аппетит, характер взаимоотношений с детьми и взрослыми, для более старшего возраста — умение сосредотачив аться, внимание, утомляемость. При этом важно учитывать наличие индивидуальных особенностей поведения.
Шестой критерий — наличие или отсутствие хронических заболеваний или врожденных пороков развития.
На основании этих показателей получают комплексную оценку состояния здоровья и определяют группу здоровья ребенка. Термин “Группа здоровья” во многом условный и отражает состояние здоровья ребенка по совокупности данных. Он используется для ориентировочной оценки здоровья ребенка. Группы здоровья присваиваются детям от 3 до 17 лет.
В зависимости от состояния здоровья дети могут быть отнесены к одной из 5 групп здоровья.
I группа здоровья — здоровые дети, с нормальным физическим и нервно-психическим развитием, редко болеющие (1-3 раза в год), а также имеющие единичные морфологические отклонения (деформация ушной раковины, аномалии ногтей и др.), не влияющие на состояние здоровья и не требующие коррекции.
II группа здоровья – здоровые дети, но имеющие некоторые функциональные отклонения; а также часто (4 и более раз в год) болеющие, но без симптомов хронических заболеваний. Сюда же следует относить только что переболевших детей и детей с общей задержкой физического развития.
К этой группе относятся дети, имеющие следующие нарушения в здоровье:
- рахит;
- гипотрофия I степени;
- дефицит или избыток массы тела;
- аллергическая предрасположенность;
- дефекты осанки, уплощение стоп;
- аденоиды или миндалины, повторные заболевания бронхитами и пневмониями
- угроза анемии (пониженное содержание гемоглобина);
- функциональные изменения сердечно-сосудистой системы: шумы в сердце, тенденция к понижению или повышению давления;
- отдельные невротические реакции, патологические привычки, отставание НПР;
- дисфункциия желудочно-кишечного тракта — периодические боли в области живота, тошнота, рвота, нарушение аппетита и др.
- миопия слабой степени, дальнозоркость, косоглазие (без амблиопии) и др.
III группа здоровья – дети с хроническими заболеваниями в состоянии компенсации, т.е с редкими и нетяжелыми обострениями хронического заболевания без выраженного нарушения общего состояния, самочувствия и поведения, с сохраненными или компенсированными функциональными возможностями.
IV группа здоровья – дети с хроническими заболеваниями в состоянии субкомпенсации, с частыми обострениями, со сниженными функциональными возможностями не только больного органа или системы, но и других систем, с нарушениями общего состояния и самочувствия, с затяжным восстановительным периодом после обострения.
V группа здоровья – дети с тяжелыми хроническими заболеваниями, тяжелыми пороками развития в состоянии декомпенсации, т.е с непрерывно рецидивирующим течением, со значительно сниженными функциональными возможностями организма, требующими постоянной терапии (т. е. относящиеся к категории инвалидности).
Распределение детей на группы служит важным критерием для организации наблюдения за ними, оздоровления, рекомендаций по режиму, питанию, физическому воспитанию, массажу, закаливанию, и лечению.
Большинство детей, посещающих ДОУ, составляют дети I и II групп здоровья, при этом основная масса — это дети, относящиеся ко II группе — группе риска, требующие к себе внимания медицинского и педагогического персонала, индивидуального подхода при назначении и выполнении оздоровительных и воспитательных воздействий. Дети, отнесенные к этой группе, как правило, нуждаются в оздоровительных мероприятиях, так как функциональные возможности их снижены. При отсутствии своевременного врачебного контроля и адекватных оздоровительных мероприятий функциональные отклонения могут перейти в болезнь.
Присвоенная ребенку группа это не окончательный диагноз, а лишь специальная градация, которая позволяет корректировать состояние здоровья, учитывать различные факторы, которые могут повлиять на здоровье ребенка, вносить коррективы в нагрузки , питание и так далее.
Рекомендации группам здоровья
Рекомендации первой группе
Могут заниматься любым видом физической и умственной деятельности. Учеба, спортивные занятия, физический труд – по общей программе воспитания, без ограничений. В целом никаких ограничений или противопоказаний не предусмотрено.
Рекомендации второй группе
Следует обратить особое внимание на закаливание организма, в большей мере следить за рационом питания, чем в первой группе.
Необходимо соблюдать и выполнять двигательную программу, но следует учесть, что дети из этой группы могут с некоторой задержкой сдавать плановые нормативы.
Рекомендации третьей группе
Дети с третьей группой здоровья имеют ограничения в зависимости от особенностей хронического заболевания.
Следует уделять внимание восстановительным процедурам, проводить занятия по восстановлению сил, выполнять восстановительные упражнения. Занятия проводятся обычно по специально разработанным программам.
Рекомендации четвертой группе
Активность детей значительно снижена, ограничивается определенными временными рамками, для детей разрабатывается специальный режим дня, при котором превалирует отдых и сон, которым отводится довольно продолжительное время.
В этой группе вместо обычных занятий физическим трудом или спортом, в большей мере реализована программа лечебной физкультуры (ЛФК). Для этой группы специально создаются программы, которые целенаправленно разработаны для таких групп здоровья.
Рекомендации пятой группе
Пятая группа здоровья предусматривает собой существенное снижение активности детей, режим дня в большинстве своем спокойный с продолжительными периодами отдыхом и сопровождается занятиями лечебной физкультуры.
Для пятой группы назначаются лечебные процедуры, которые должны поддерживать здоровье ребенку. Занятия физическим трудом или физкультурой если и проводятся, то только в индивидуальном порядке и под непосредственным присмотром врачей или квалифицированных специалистов.
По теме: методические разработки, презентации и конспекты
Как укрепить и сохранить здоровье детей? Ответ волнует как педагогов, так и родителей. Известно, что дошкольный возраст является решающим в формировании фундамента физического и психического здо.
Сценарий спортивного развлечения с родителями в подготовительной группе«Здоровые дети – в здоровой семье»Цель. Пропаганда здорового образа жизни среди детей и родителей. Создать праздничное настроение.
Цель: формировать представление о здоровом образе жизни, как одной из главных ценностей жизни; выделить правила культурно-гигиенического поведения; определить и закрепить полученные знания о значении .
Конспект интегрированного занятия (образовательная область «Здоровье») для детей средней группы Цель: сформировать культуру здорового образа жизни.ü Формировать начальные представления у де.
В мире нет рецепта лучшеБудь со спортом неразлучен,Проживёшь сто лет-Вот и весь секрет.
День здоровья в старшей группе.
ЧТО ОЗНАЧАЮТ МЕДИЦИНСКИЕ ГРУППЫ ЗДОРОВЬЯ У ДЕТЕЙ ПО ФИЗКУЛЬТУРЕ, И КАКАЯ ГРУППА ЗДОРОВЬЯ У ВАШЕГО РЕБЕНКА.
Группы здоровья детей ℹ определение, характеристика и виды, особенности классификации, критерии уровней и основные показатели, диагностика и рекомендации
Проблема сохранения здоровья подрастающего поколения является одной из центральных в современном образовании и рассматривается в рамках здоровьесберегающей педагогики. Современная система образования предъявляет высокие требования к уровню развития ребенка. Он должен быть физически и психически зрелым, владеть достаточно большим объемом представлений об окружающей действительности и ориентироваться в ней, уметь устанавливать контакты и строить процесс общения со сверстниками и взрослыми, управлять своим поведением, быть мобильным в меняющихся условиях.
На основе анализа педагогической деятельности МДОУ ЦРР – д/с № 158 педагогический коллектив решил обратиться к экспериментальному изучению проблемы «Проектирование здоровьесберегающего пространства ДОУ».
В результате работы супервизорной группы, обеспечивающей совместную деятельность всех педагогов, работающих с детьми: воспитателей, педагога-психолога, учителя-логопеда, музыкального руководителя, инструктора по физической культуре и врача, выявлено, что свыше 75 % детей характеризуются различным сочетанием незрелости их эмоционально-волевой, когнитивной и физической сферы. Полученные нами результаты подтверждаются данными ученых о постепенном и стойком ухудшении ситуации развития подрастающего поколения, увеличение количества детей с показателями низкой нормы в интеллектуальном и физическом развитии в связи с экологическим и социальном кризисом в нашей стране (И. Дубровина)
Данная ситуация потребовала от нас пересмотра и расширения возможностей использования здоровьесберегающих технологий, направленных на поиск методов, приемов, соответствующих индивидуально-психологическим возможностям детей. Вслед за ведущими учеными, работающими над определением стратегии совершенствования образовательного пространства и обеспечения здоровья детей, мы считаем, что это возможно за счет внедрения эффективных способов работы с информацией, повышения реализации индивидуального потенциала развития ребенка, профилактики болезней нервной регуляции и декомпенсации имеющихся хронических патологий, что будет способствовать снижению психофизиологической «цены» обучения.
В процессе проведения экспериментальной работы мы столкнулись с необходимостью в определении критериев и выбора адекватных методов оценки уровня сформированности психологического здоровья детей дошкольного возраста.
В первую очередь мы обратились к определению понятия здоровья. В докладе Комитета экспертов Всемирной Организации Здравоохранения (ВОЗ) здоровье рассматривается «как состояние физического, умственного, социального благополучия, а не отсутствие болезни или физических недостатков». Здоровье – это комплексная категория, которую следует понимать как физическое, так психическое и психологическое здоровье:
- в физическом плане – умение преодолевать усталость, возможность действовать в оптимальном для себя режиме, нормальное функционирование возможностей организма;
- в психологическом плане:
а) интеллектуальное – проявление умственных способностей, любознательности, высокого уровня обучаемости;
б) социально-нравственное – честность, эмпатичность, коммуникабельность, терпимость;
в) эмоциональное – уравновешенность, эмоционально-эстетическая отзывчивость на прекрасное, способность удивляться и восхищаться.
Центральным понятием является психическое и психологические здоровье. В комплексных гуманитарно-естественнонаучных исследованиях психическое развитие ребенка и психическое здоровье рассматриваются в причинно-следственной связи / И. Дубровина с сотр./, а здоровье – как образовательный продукт / В.А. Орлов, В.И. Панов/.
В гуманистической психологии, в частности, в работах А. Маслоу, психическое здоровье рассматривается, с одной стороны, как реализация того, что заложено в человеке от природы, с другой стороны, стремление к гуманистическим ценностям. На основе анализа психолого-педагогической литературы нами были определены критерии психического здоровья детей, к которым мы отнесли:
- подвижность инертность психических процессов
- произвольность импульсивность двигательной и познавательной сферы
- продуктивность истощаемость психических функций
- адекватность и критичность поведения
- работоспособность утомляемость
- устойчивость к информационному стрессу (адаптационные возможности психики)
- межполушарный перенос и межполушарное взаимодействие.
Результатом психического здоровья детей является здоровая психика.
Оценка показателей психического здоровья мы проводим посредством нейропсихологической диагностики, диагностики индивидуально-типологических особенностей («Теппинг-тест» О. Черниковой, «Корректурные пробы» тест Тулуз-Пьерона).
Как показывает анализ литературы, психологическое здоровье в большей мере рассматривается в качестве характеристики личностных проявлений (И. Дубровина). В качестве критериев психологического здоровья детей мы выделили:
- адекватный возрасту уровень эмоционально – волевой и познавательной сфер личности
- способность планирования своей деятельности
- позитивный образ Я-концепции
- возможность саморегуляции психических состояний
- самокритичность
- самостоятельность
- способность к рефлексии, эмпатии
- сформированность навыков общения
Результатом психологического здоровья детей является здоровая личность.
Оценка показателей психологического здоровья проводится нами посредством диагностических методик, методов наблюдения за детьми в различных видах деятельности, проективных рисуночных методик (рисуночный тест «Я в детском саду», «Рисунок семьи» А. Хоментаускас, тест Люшера (ЦТО), карта наблюдений Д.Скотта, «Секрет» Т.А.Репина и др.).
ХРОНИЧЕСКАЯ БОЛЕЗНЬ ПОЧЕК: ОСНОВНЫЕ ПРИНЦИПЫ СКРИНИНГА, ДИАГНОСТИКИ, ПРОФИЛАКТИКИ И ПОДХОДЫ К ЛЕЧЕНИЮ
Рабочая группа членов Правления Научного общества нефрологов России
А.В. Смирнов (Санкт-Петербургский государственный медицинский университет им. акад. И.П. Павлова)
Е.М. Шилов (Первый Московский государственный медицинский университет им. И.М. Сеченова)
В.А. Добронравов (Санкт-Петербургский государственный медицинский университет им. акад. И.П. Павлова)
И.Г. Каюков (Санкт-Петербургский государственный медицинский университет им. акад. И.П. Павлова)
И.Н. Бобкова (Первый Московский государственный медицинский университет им. И.М. Сеченова)
М.Ю. Швецов (Первый Московский государственный медицинский университет им. И.М. Сеченова)
А.Н. Цыгин (Научный центр здоровья детей Российской академии медицинских наук, Москва)
А.М. Шутов (Ульяновский государственный университет)
Хроническая болезнь почек: основные принципы скрининга, диагностики, профилактики и подходы к лечению.
© Коллектив авторов, 2012
© «Издательство «Левша. Санкт-Петербург», 2012
ВВЕДЕНИЕ
На рубеже XX и XXI веков мировое сообщество столкнулось с глобальной проблемой, имеющей не только медицинское, но и огромное социально-экономическое значение – пандемией хронических неинфекционных болезней, которые ежегодно уносят миллионы жизней, приводят к тяжелым осложнениям, связанным с потерей трудоспособности и необходимостью высокозатратного лечения.
Среди них заболевания почек занимают важное место из-за значительной распространенности в популяции, резкого снижения качества жизни, высокой смертности пациентов и приводят к необходимости применения дорогостоящих методов заместительной терапии в терминальной стадии – диализа и пересадки почки.
В то же время, развитие медицинской науки и фармакологии в конце XX века заложило основы для разработки новых высокоэффективных и доступных методов профилактики, позволяющих существенно замедлить прогрессирование хронических заболеваний почек, снизить риск развития осложнений и затраты на лечение. Такие подходы оказались применимы к подавляющему большинству пациентов с почечной патологией, независимо от ее причины.
Данные обстоятельства требуют от систем здравоохранения новой стратегии в отношении дефиниции и стратификации тяжести хронической почечной патологии. Назрела необходимость выработки простых критериев и универсальной классификации, позволяющих оценивать степень нарушения функции почек, прогноз и четко планировать те или иные лечебные воздействия. Общепризнанная унифицированная трактовка тяжести поражения почек необходима также для решения медико-социальных и медико-экономических проблем. Только на основе универсальных подходов и единой терминологии можно проводить адекватную оценку заболеваемости и распространенности, составлять региональные и национальные регистры пациентов с нарушением функции почек и на этой основе рассчитывать потребность в соответствующих методах лечения, а также планировать необходимые финансовые затраты.
Исторически первая попытка решения этих вопросов была инициирована в начале XXI века Национальным Почечным Фондом США (National Kidney Foundation – NKF). Проведенный анализ многочисленных публикаций по вопросам диагностики и лечения заболеваний почек, прогностической роли ряда показателей, терминологических понятий лег в основу концепции хронической болезни почек (ХБП – chronic kidney disease – CKD) [National Kidney Foundation KD: Clinical practice guidelines for chronic Kidney disease: Evaluation, classification and stratification. Am J Kidney Dis 2002;39 [Suppl 1]: S1–S266]. В дальнейшем в разработке данной модели принимали участие эксперты Европейской Почечной Ассоциации – Европейской Ассоциации Диализа и Трансплантации (ERA-EDTA) [European Best Practice, 2002] и KDIGO (Kidney Disease: Improving Global Outcomes) [Levey AS и соавт., 2005; Levey AS и соавт., 2010].
К настоящему времени понятие ХБП и ее классификация получили мировое признание. Проблему ХБП, начиная с 2003 г., неоднократно обсуждали на различных форумах отечественных нефрологов, в связи с чем пленум Правления Научного общества нефрологов России (НОНР) (Москва, 17–18 октября 2007 г.), детально проанализировав данную проблему, счел необходимым разработать соответствующие Национальные Рекомендации.
РАЗДЕЛ I. ХРОНИЧЕСКАЯ БОЛЕЗНЬ ПОЧЕК КАК ВАЖНАЯ МЕДИЦИНСКАЯ И СОЦИАЛЬНАЯ ПРОБЛЕМА
Рекомендация 1.1
Внедрение концепции ХБП в практическую работу системы национального здравоохранения следует рассматривать как важный стратегический подход к снижению общей и сердечно-сосудистой смертности, увеличению продолжительности жизни населения, а также к снижению расходов на госпитальное лечение осложнений нарушения функции почек и проведение заместительной почечной терапии.
Комментарий
Распространенность ХБП сопоставима с такими социально значимыми заболеваниями, как гипертоническая болезнь и сахарный диабет, а также ожирение и метаболический синдром. Признаки повреждения почек и/или снижение скорости клубочковой фильтрации выявляют, как минимум, у каждого десятого представителя общей популяции. При этом сопоставимые цифры были получены как в индустриальных странах с высоким уровнем жизни, так и в развивающихся странах со средним и низким доходом населения (табл. 1).
Результаты проведенных эпидемиологических исследований в России показали, что проблема ХБП для нашей страны является не менее острой. Признаки хронической болезни почек отмечаются более чем у 1/3 больных с хронической сердечной недостаточностью; снижение функции почек наблюдается у 36% лиц в возрасте старше 60 лет, у лиц трудоспособного возраста; снижение функции отмечается в 16% случаев, а при наличии сердечно-сосудистых заболеваний его частота возрастает до 26% [Добронравов ВА и соавт., 2004; Смирнов АВ и соавт., 2004; Бикбов БТ, Томилина НА, 2009; Шалягин ЮД и соавт., 2011]. Эти данные заставляют пересмотреть традиционное представление об относительной редкости болезней почек среди населения и требуют коренной перестройки системы оказания помощи этой категории больных.
Beijing study, 2008
Imai и соавт., 2007
Kinshasa study, 2009
По данным официальной статистики, почечная смертность относительно низка. Это связано с развитием методов заместительной терапии (диализ и трансплантация почки), а также с тем, что непосредственной причиной гибели пациентов с нарушенной функцией почек (на додиализном и диализном этапах лечения) являются сердечно-сосудистые осложнения. Поэтому в официальных отчетах случаи смерти больных с нарушенной функцией почек учитываются как обусловленные сердечно-сосудистыми причинами, а роль заболевания почек, как основного фактора сердечно-сосудистого риска, игнорируется.
Снижение функции почек, по современным представлениям, является самостоятельной и важной причиной ускоренного развития патологических изменений сердечно-сосудистой системы. Это обусловлено рядом метаболических и гемодинамических нарушений, которые развиваются у больных со сниженной скоростью клубочковой фильтрации, когда возникают и выходят на первый план нетрадиционные, «почечные» факторы сердечно-сосудистого риска: альбуминурия/протеинурия, системное воспаление, оксидативный стресс, анемия, гипергомоцистеинемия и др. [Смирнов АВ и соавт., 2005].
Оказание помощи пациентам с ХБП требует высоких материальных затрат. [Смирнов АВ и соавт., 2006; Бикбов БТ, Томилина НА, 2009; Xue JL и соавт., 2001; Bommer J, 2002; Schiepati A, Remuzzi G, 2005]. В первую очередь, это касается проведения заместительной почечной терапии – диализа и трансплантации почки, которая жизненно необходима пациентам с терминальной почечной недостаточностью, развивающейся в исходе нефропатий различной природы. По ориентировочным оценкам во всем мире на программы диализа в начале 2000-х годов ежегодно выделялось 70–75 млрд $ [Xue JL и соавт., 2001]. В США расходная часть бюджета системы Medicare, направляемая на обеспечение заместительной почечной терапии, достигает 5%, тогда как доля этих пациентов составляет всего 0,7% от общего числа больных, охваченных данной системой [U.S. Renal Data System, 2004].
В России, по данным Регистра Российского диализного общества, в 2007 году различные виды заместительной почечной терапии получали более 20 000 человек, ежегодный прирост числа этих больных в среднем составляет 10,5%. В нашей стране средний возраст больных, получающих заместительную почечную терапию, составляет 47 лет, т.е. в значительной мере страдает молодая, трудоспособная часть населения. На сегодняшний день, несмотря на определенный прогресс в развитии заместительной почечной терапии в России в течение последних 10 лет, обеспеченность населения РФ этими видами лечения остается в 2,5–7 раз ниже, чем в странах Евросоюза, в 12 раз ниже, чем в США [Бикбов БТ, Томилина НА, 2009]. В то же время, возможности нефропротективной терапии, которая позволяет затормозить прогрессирование ХБП и стабилизировать функцию почек, а затраты на которую в 100 раз ниже, чем на заместительную почечную терапию, используются неэффективно.
Таким образом, быстрый рост в популяции числа больных со сниженной функцией почек – не узкоспециальная, а общемедицинская междисциплинарная проблема, имеющая серьезные социально-экономические последствия [Смирнов АВ, 2005; Мухин НА, 2008; Remuzzi G и соавт., 2004; de Portu S и соавт., 2011]. Она требует, с одной стороны, перестройки и усиления нефрологической службы – не только за счет открытия новых диализных центров и развития трансплантологии, но и укрепления ее структур, направленных на проведение этиотропного, патогенетического и нефропротективного лечения с целью предотвращения терминальной почечной недостаточности. С другой стороны – необходима всемерная интеграция нефрологии и первичного звена здравоохранения, а также других специальностей с целью проведения широких профилактических мероприятий, ранней диагностики ХБП, обеспечения преемственности лечения и эффективного использования имеющихся ресурсов.
Концепция ХБП, обеспечивающая унификацию подходов как к профилактике, так и диагностике, и лечению нефропатий разной природы, создает предпосылки для решения этих важных задач здравоохранения.
РАЗДЕЛ II. ОПРЕДЕЛЕНИЕ, КРИТЕРИИ ДИАГНОЗА И КЛАССИФИКАЦИЯ ХРОНИЧЕСКОЙ БОЛЕЗНИ ПОЧЕК
Рекомендация 2.1
Под ХБП следует понимать наличие любых маркеров, связанных с повреждением почек и персистирующих в течение более трех месяцев вне зависимости от нозологического диагноза.
Комментарий
Под маркерами повреждения почек следует понимать любые изменения, выявляющиеся при клинико-лабораторном обследовании, которые отражают наличие патологического процесса в почечной ткани (табл. 2).
Стойкие изменения в осадке мочи
Эритроцитурия (гематурия), цилиндрурия, лейкоцитурия (пиурия)
Изменения электролитного состава крови и мочи
Изменения сывороточной и мочевой концентрации электролитов, нарушения кислотно-щелочного равновесия и др. (в том числе характерные для «синдрома канальцевой дисфункции», синдром Фанкони, почечные тубулярные ацидозы, синдромы Барттера и Гительмана, нефрогенный несахарный диабет и т.д.)
Изменения почек по данным лучевых методов исследования
Аномалии развития почек, кисты, гидронефроз, изменение размеров почек и др.
Патоморфологические изменения в ткани почек, выявленные при прижизненной нефробиопсии
Признаки активного необратимого повреждения почечных структур, специфические для каждого хронического заболевания почек, и универсальные маркеры нефросклероза, указывающие на «хронизацию» процесса
Стойкое снижение скорости клубочковой фильтрации менее 60 мл/мин/1,73 м 2
Указывает на наличие ХБП даже при отсутствии повышенной альбуминурии/протеинурии и других маркеров повреждения почек
Критерием снижения функции почек является уровень скорости клубочковой фильтрации, стандартизированной на поверхность тела, находящийся ниже нормальных значений, т.е. ниже 90 мл/мин/1,73 м 2 .
СКФ в пределах 60–89 мл/мин/1,73 м 2 расценивают как начальное или незначительное ее снижение. Для установления ХБП в этом случае необходимо наличие также и маркеров почечного повреждения. При их отсутствии ХБП не диагностируется. Для лиц 65 лет и старше это расценивают как вариант возрастной нормы. Лиц моложе этого возраста относят в группу высокого риска развития ХБП, им рекомендуют контроль состояния почек не реже 1 раза в год, активную профилактику ХБП.
Если СКФ ниже 60–89 мл/мин/1,73 м 2 , наличие ХБП устанавливается даже при отсутствии каких-либо маркеров почечного повреждения.
3-месячное ограничение (критерий «стойкости») в качестве временного параметра определения ХБП было выбрано потому, что в данные сроки острые варианты развития дисфункции почек, как правило, завершаются выздоровлением или приводят к очевидным клинико-морфологическим признакам хронизации процесса.
ХБП – понятие наднозологическое и в тоже время не является формальным объединением хронических почечных заболеваний различной природы в одну большую аморфную группу, подменяя этиологический принцип. Понятие ХБП, с одной стороны, отражает наличие общих факторов риска развития и прогрессирования нефропатий, универсальных механизмов формирования нефросклероза и вытекающих отсюда способов первичной и вторичной профилактики, а также наличие общего исхода – терминальной почечной недостаточности.
Следует подчеркнуть, что понятие ХБП не отменяет нозологический подход к диагностике заболеваний почек. Необходимо добиваться идентификации конкретной причины (или причин) развития повреждения почек для того, чтобы установить нозологический диагноз и максимально рано назначить соответствующую этиотропную и патогенетическую терапию. В то же время, концепция ХБП при разных нозологических формах является универсальным инструментом для определения степени нарушения функции, расчета риска развития терминальной почечной недостаточности и сердечно-сосудистых осложнений, планирования и оценки эффективности нефропротективного лечения, подготовки и начала заместительной почечной терапии.
Рекомендация 2.2
Диагноз ХБП следует устанавливать на основании следующих критериев:
1) выявление любых клинических маркеров повреждения почек, подтвержденных на протяжении периода длительностью не менее 3 месяцев;
2) наличие маркеров необратимых структурных изменений органа, выявленных однократно при прижизненном морфологическом исследовании органа или при его визуализации;
3) снижениескоростиклубочковойфильтрации(СКФ) 2 , сохраняющееся в течение трех и более месяцев, вне зависимости от наличия других признаков повреждения почек.
Комментарий
Диагностика ХБП может базироваться на выявлении любых морфологических и клинических маркеров почечного повреждения в зависимости от клинической ситуации. Для постановки диагноза ХБП целесообразно руководствоваться следующим алгоритмом.
В соответствии с определением, для диагностики ХБП необходимо подтверждение наличия маркеров повреждения почек при повторных исследованиях, как минимум, в течение 3 мес. Такой же интервал необходим для подтверждения снижения уровня СКФ 51 Cr-ЭДТА (этилендиамин-тетрауксусная кислота), 99m TcDTPA (диэтилентриаминопентауксусная кислота), 125 I-йоталамата или йогексола, которые вводятся в кровь. Они остаются «золотым стандартом» измерения СКФ, однако техническая сложность и трудоемкость, необходимость введения чужеродного вещества в кровь, высокая стоимость ограничивают их применение. В настоящее время они используются в научных исследованиях, а также в клинических ситуациях, когда требуется максимально точное определение СКФ, например, при оценке функции почек на фоне химиотерапии или у потенциального родственного донора. Радиоизотопные методы исследования СКФ позволяют раздельно оценить функциональное состояние правой и левой почки, что имеет значение при заболеваниях с односторонним поражением, некоторых аномалиях почек и т.д. Клиренсовые методы исследования СКФ с использованием экзогенных веществ являются стандартными для проверки точности всех других методов.
Оценка СКФ по клиренсу эндогенного вещества – креатинина, который поступает в кровь естественным образом в процессе самообновления мышечной ткани с примерно постоянной скоростью, более удобно, хотя и менее точно, чем по клиренсу экзогенных веществ. Проводится проба Реберга–Тареева, основанная на сборе мочи в течение 24 ч. Определяется объем суточной мочи, концентрация креатинина в суточной моче и в крови, взятой после завершения пробы. СКФ рассчитывается по приведенной формуле.
Формула для оценки СКФ по клиренсу креатинина (в пробе Реберга–Тареева):
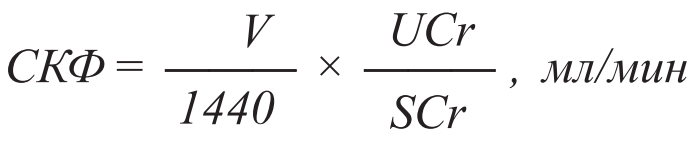
где V – объем мочи, собранной за сутки, мл; UCr – концентрация креатинина в суточной моче; SCr – концентрация креатинина в сыворотке крови, взятой в конце пробы.
Полученный результат необходимо стандартизировать на площадь поверхности тела пациента, которая может быть рассчитана по формулам Дюбуа или Хейкока.
Стандартизация СКФ на площадь поверхности тела пациента (Sтела):







